Tradizionalmente la causa del bruxismo, ossia il digrignamento o serramento dei denti, che può essere causa di serie patologie croniche, è stata individuata nella malocclusione delle arcate dentali. Nuove evidenze cliniche portano invece a considerare un quadro eziologico più ampio, che ponendo l’attenzione sul benessere psicofisico del paziente, necessita di un approccio più interdisciplinare.
IL BRUXISMO: DEFINIZIONE E SINTOMI
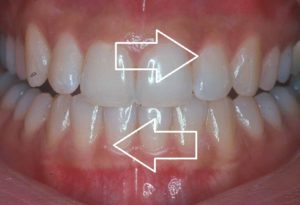
Il movimento trasversale di digrignamento dei denti tipico di molte manifestazioni di bruxismo (CC John Crawford via Wikipedia).
La cause del progressivo aumentare dell’interesse nei confronti del bruxismo sono legate alla constatazione delle conseguenze croniche anche gravi che questa patologia, un tempo sottovalutata, può avere. Il paziente bruxista può infatti presentare sintomatologie a carico dell’articolazione temporomandibolare (TMD, Temporo-Mandibular Disorders in inglese) e dei muscoli masticatori; può avere complicanze nel caso di interventi protesici o implantari; può riscontrare cefalee e disturbi all’apparato uditivo; e soprattutto può manifestare usura dello smalto dentale, con conseguenze facilmente prevedibili, a partire dalla carie e dalla malattia parodontale.
Per “bruxismo” si intende essenzialmente una “parafunzione”, ovvero un comportamento più o meno involontario o compulsivo a seconda dei casi, caratterizzato da un’attività ripetitiva del muscolo mascellare consistente nello stringere o digrignare i denti serrando e/o spingendo la mandibola (Lobbezoo, 2016 < http://www.ordinedeimedicims.org/public/Abstract_Book_II°_Congresso_GSID_2.pdf >).
Il bruxismo non sembra essere legato al sesso del paziente e comunque tende a ridursi con l’avanzare dell’età. Questo fa sì che il bruxismo nei bambini meriti una particolare attenzione, in quanto può portare a serie conseguenze sullo sviluppo della dentatura. Una distinzione fondamentale è quella tra “bruxismo diurno” e “bruxismo notturno”, ma si deve anche distinguere tra il bruxismo del serrare i denti e quello del digrignare i denti.
Le metodologie di diagnosi sono state per lungo tempo inefficienti, basandosi in larga parte sulla valutazione personale del medico curante. L’usura dei denti è una condizione necessaria, ma non decisiva per una diagnosi di bruxismo con metodi tradizionali. Esistono infatti altre condizioni che delineano un quadro patologico: ispessimento eccessivo (ipercheratosi) della mucosa orale, ipertrofia dei muscoli della mandibola, presenza di segni dei denti sulle guance (linea alba), sulle labbra e sulla lingua, presenza di fratture dentali, dolore persistente dell’articolazione temporomandibolare.
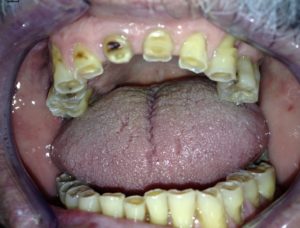
I notevoli danni all’arcata dentale che può provocare il bruxismo grave. (Pilar Molés Julio 2015 via WikiCommons)
Negli ultimi anni però, grazie all’introduzione di misurazioni polisonnografiche (PMG, ossia il monitoraggio dei parametri fisiologici significativi durante il sonno), per il bruxismo notturno, ed elettromiografiche (EMG, ossia la misurazione dei parametri legati alle funzioni neuromuscolari), per il bruxismo diurno, si è stati in grado di elaborare una metodologia diagnostica molto più oggettiva. Rimangono molto utilizzati anche questionari ed altri metodi di autovalutazione da parte del paziente; soprattutto particolarmente efficace per il bruxismo diurno si è dimostrata la tecnica dell’ecological momentary assessment (EMA, letteralmente: “valutazione ecologica istantanea”), che consiste nella raccolta di dati in tempo reale, nel qui-ora della situazione in cui il fenomeno patologico si manifesta.
Le statistiche sull’incidenza del bruxismo nella popolazione non sono univoche – anche a causa di una certa difficoltà a discernerne i sintomi in quadri clinici
complessi – ma danno una percentuale di casi generici (non ulteriormente specificati) di bruxismo oscillante tra l’8% e il 31,4% (Daniele Manfredini et Al., 2013 < www.lucaguarda.it/articoli/159-Epidemiology.pdf >). È un numero da non sottovalutare: significa che, su centomila persone, tra le ottomila e le trentunmila sono in qualche modo affette da questa patologia.
IL BRUXISMO: ORIGINI E CAUSE
In passato, la medicina odontoiatrica era portata a ricercare l’eziologia del bruxismo esclusivamente nella presenza di difetti all’occlusione dentale oppure anche di malformazioni dell’articolazione mandibolare. Eppure, l’atto di serrare con forza e/o digrignare i denti è da sempre considerato, nella cultura popolare, un chiaro sintomo del trovarsi in situazioni di particolare ansia e stress psicofisico.
Questo preconcetto, discutibile ma radicato, ha portato ad una sostanziale incomprensione del fenomeno.
Il bruxismo è invece legato ad una combinazione di fattori, tanto che oggi si tende a considerarlo come un insieme di fenomeni patologici diversificati piuttosto che un’unica patologia ben definita. In particolare, bruxismo del sonno e bruxismo della veglia hanno eziologie differenti, ed è anche da distinguere tra le attività motorie manifestate dai muscoli masticatori negli episodi di bruxismo, in modo particolare se il paziente tende a digrignare o a serrare i denti.
Al di là di fattori genetici (predisposizione al bruxismo), neurobiologici (l’azione dei neurotrasettitori legati al controllo del movimento, in primo luogo la dopamina) ed esogeni (assunzione di psicofarmaci o di sostanze psicotrope), il bruxismo della veglia è più facilmente collegabile allo stress e all’ansia, causate da una reazione psicologica a stimoli ambientali negativi.
Il bruxismo notturno è invece legato alla vasta tipologia dei disturbi del sonno, in particolare ai “micro-risvegli” che segnano il passaggio dalle fasi di sonno profondo a quelle di sonno leggero. Più in generale, è ormai nota la correlazione tra bruxismo notturno e il ritmo circadiano ( < Lobbezoo et Al., 2016 http://www.crd.york.ac.uk/PROSPERO/display_record.asp?ID=CRD42016039366 > ), che regola l’orologio biologico interno del ritmo veglia/sonno. Essendo responsabile della produzione ormonale, il ciclo circadiano influenza infatti l’umore, il metabolismo e la qualità del sonno. Quest’ultima è comunque, come tutti sanno, pesantemente influenzata da fattori psicologici, e questo chiude il cerchio attorno al binomio ansia/stress come essenziale per comprendere il bruxismo.
UN NUOVO APPROCCIO INTERDISCIPLINARE
Essendo l’eziologia del bruxismo fortemente influenzata da fattori psicologici ed emotivi, è comprensibile come il bruxismo sia in continuo aumento nella nostra società attuale, che sottopone a sempre maggiori e continui stress psicofisici sempre più vaste categorie di persone, costrette, è proprio il caso di dirlo, a stringere sempre i denti nella vita.
Riguardo alla cura del bruxismo, l’odontoiatria americana parla di “triple-P approach”, o “approccio delle tre P” (Lobbezoo, 2016 < http://www.ordinedeimedicims.org/public/Abstract_Book_II°_Congresso_GSID_2.pdf >): “Plates” (cioè “bite” rigidi), “Pep-talk” (o “counseling”, sostegno psicologico non psicoterapico), “Pills” (terapia farmacologica, da riservare ai casi più recidivi). Si comprende quindi come la diagnosi di bruxismo possa portare a cure mediche a carattere largamente interdisciplinare, potendo coinvolgere anche competenze neurologiche e psicologiche.
Prima di tutto, il bruxismo come fenomeno motorio può essere facilmente confuso con altri disordini del movimento a danno della bocca, come la discinesia orofacciale o la distonia oromandibolare. Il consulto con un neurologo può dunque essere essenziale già in sede diagnostica; l’apporto di questo specialista è comunque indispensabile quando si debba intervenire sul versante neurobiologico, ossia sull’azione dei neurotrasmettitori del sistema nervoso centrale.
Poi, in sede terapeutica, il sostegno psicologico (“counseling” o psicoterapia) sta diventando sempre più centrale per il bruxismo diurno; per quanto riguarda il bruxismo notturno, occorre soprattutto agire terapeuticamente sulla quantità e soprattutto la qualità del sonno.

Modello di “bite” (“morso” in inglese), il rimedio tuttora più diffuso per il bruxismo, ma che concettualmente ancora appartiene ad un approccio focalizzato sull’occlusione dentale
In quanto al classico “bite” paradenti, considerato risolutivo nella terapia tradizionale in quanto compensava la (vera o presunta) malocclusione, è in realtà soprattutto un accorgimento per limitare i danni che il bruxismo cronico porta alle arcate dentali e alla bocca in generale.
Si può perciò parlare, per quanto riguarda la cura del bruxismo, di un vero cambio di paradigma, ossia, come non di rado accade in ambito scientifico, di una completa riformulazione delle teorie e delle presunte evidenze in precedenza accettate. Gli studi odierni sul bruxismo sono passati infatti da considerazioni strettamente legate all’ortodonzia ad approcci che considerano in modo più generale l’intero modo di vita del paziente.








